ویروس سرخجه یا روبلا
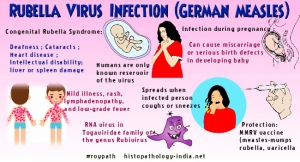
روبلا یا سرخجه ویروسی است که تنها عضو خانواده ماتوناویروس (Matonaviruses) جنس روبی ویروس است. این ویروس عامل عفونت ویروسی مسری است که با علامت راشهای قرمز روی پوست مشخص میشود. نام دیگر این ویروس سرخک آلمانی یا سرخک سه روزه است. این ویروس اکثرا موجب یک بیماری ملایم و حتی بدون علامت میشود در حالیکه گاهی میتواند مشکلات جدی برای نوزادانی که از مادران باردار مبتلا به سرخجه به دنیا می آیند ایجاد کند. روبلا با سرخک فرق میکند اما هر دو بیماری علائم مشابهی مثل راش قرمز دارند. ویروس عامل روبلا با ویروس عامل سرخک متفاوت است و روبلا یا سرخجه بیماری ملایم تری نسبت به سرخک ایجاد میکند. واکسن MMR در واقع مخفف نام ۳ ویروس سرخجه، اریون و سرخک است (measles-mumps-rubella). در بسیاری از کشورها عفونت سرخجه نادر است و یا حتی دیده نشده است. اما بخاطر اینکه واکسن آن همه جا موجود نیست در برخی مناطق باعث مشکلاتی در نوزادانی شده که از مادران مبتلا متولد شده اند.
مشخصات ویروس سرخجه:
ویروس سرخجه ذرات ویروسی کروی یا ویریونهای ماتوناویریده هستند که اندازه ۵۰ تا ۷۰ نانومتر دارند که توسط لایه ای از چربی پوشیده شده است و در سطح خود برجستگی هایی به نام اسپایک دارد که ترکیبی از پروتئینهای E1 و E2 هستند و نه تنها برای اتصال ویروس به سطح سلول میزبان ضروری هستند بلکه به عنوان عامل ایجاد آنتی بادی در پاسخ سیستم ایمنی بدن نقش دارند. در داخل انولوپ یا پوشش لیپیدی، کپسید با اندازه ۴۰ نانومتر وجود دارد. درون کپسید پروتئینی ژنوم ویروسی وجود دارد که حاوی RNA تک رشته ای مثبت است.
نحوه تکثیر ویروس سرخجه:
به طور خلاصه این ویروس از طریق گیرنده های مخصوص به سطح سلول میچسبد و با روش اندوسیتوز وارد سلول میشود. برای اینکه کپسید ویروس به سیتوپلاسم آزاد شود لازم است که PH داخل اندوزوم اسیدی شود تا گلیکوپروتئینهای E1 و E2 از هم جداشوند و این به غشای ویروس اجازه میدهد تا با غشای آندوزوم یکی شود و کپسید به داخل سیتوپلاسم آزاد شود. به دنبال آن ژنوم ویروس هم آزاد میشود و تکثیر ویروس آغاز میگردد.
در مرحله بعد ژنوم تک رشته ای مثبت ویروس به عنوان الگویی برای ترجمه پروتئینهای غیر ساختمانی مثل آنزیمهای مورد نیاز استفاده میشود و پلی پروتئین بزرگی را میسازد که باید به پروتئینهای کوچکتر بریده شود. سپس آنزیم پلیمراز ویروسی شروع به ساختن ژنوم منفی میکند که بعدا مولکولهای RNA پیامبر را رونویسی میکند که منجر به تولید پروتئینهای ساختمانی از جمله کپسید ویروس میشود. همه اینها در مجموعه کپسید مونتاژ میشوند و ویروس کامل تشکیل میشود که با جوانه زدن از سلول پوشش لیپیدی خود را نیز به دست می آورد. شکل زیر مراحل هماند سازی ویروس سرخجه را نشان میدهد که شامل: ۱٫ جذب ویروس ۲٫ ورود ویروس به سلول ۳٫ ترجمه پروتئینهای ساختمانی ویروس ۴٫ سرهم بندی و مونتاژ ویروس ۵٫ بلوغ و تکامل ویروس و آزاد شدن ویروس از سلول
راه انتقال ویروس سرخجه:
تنها مخزن ویروس سرخجه انسان است و از طریق زیر میتواند منتقل شود:
- انتقال مستقیم از شخص به شخص
- انتقال از طریق ترشحات مجاری تنفسی
- تماس مستقیم با زخم و یا ضایعات پوستی
بیماریزایی ویروس سرخجه:
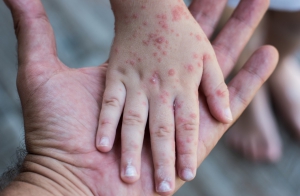
ویروس روبلا یا سرخجه اولین بار در سال ۱۹۶۲ جدا شد. این بیماری در تمام نقاط دنیا شایع است. شیوع سرخجه در زمستان و بهار افزایش مییابد. دوره نهفتگی بیماری بین ۱۴ تا ۱۷ روز میباشد و میتواند تا ۲۱ روز نیز متغیر باشد. دوره سرایت بیماری سرخجه از یک هفته قبل از بروز ضایعات پوستی شروع میشود و تا حداقل ۴ روز پس از آن ادامه مییابد. سرخجه یک بیماری به شدت مسری است. نوزادانی که مبتلا به سرخجه مادرزادی هستند ممکن است تا ماهها بعد از تولد، ویروس را دفع کنند.
تفاوتهای بیماری سرخک و سرخجه:
راشهای سرخجه مثل سرخک دائمی نیستند. آرتریت و آرترالژی از عوارض این بیماری هستند. همچنین لنفادنوپاتی و کنژکتیویت میتوانند از عوارض دیگر این بیماری باشند. ویروس میتواند ۵ الی ۱۰ روز بعد از تماس بیمار با ویروس، وارد خون میشود و از آنجا میتواند به سایر ارگانهای بدن نیز منتشر شود. انواع عفونت سرخجه شامل موارد زیر میباشد:
- عفونت اکتسابی: دوره کمون عفونت اکتسابی سرخجه از ۱۰ تا ۲۱ روز متغیر است. عفونت از شخص به شخص دیگر به مدت ۱۲ تا ۱۴ روز مسری است قبل از اینکه دانه های پوستی ظاهر شوند. عفونت حاد سرخجه ۳ تا ۵ روز طول میکشد که عموما نیاز به درمان ندارد. اثرات دائمی در عفونت اکتسابی بسیار نادر است. تظاهرات بالینی این نوع عفونت معمولا ملایم است.
- عفونت مادرزادی: این نوع عفونت معمولا ملایم است و بصورت خودبخود محدود میشود. بیماری سرخجه در زنان باردار در سه ماهه اول بارداری میتواند اثر مخربی بر روی جنین داشته باشد. آلودگی جنین در رحم ممکن است منجر به مرگ یا سندرم سرخچه شود.
علائم بیماری ویروس سرخجه:
تشخیص علائم و نشانه های بیماری سرخجه بخصوص در کودکان اغلب مشکل است. این علائم معمولا بین ۲ تا ۳ هفته بعد از مواجهه با ویروس آشکار میشود. معمولا بین ۱ تا ۵ روز طول میکشد و شامل:
- تب خفیف تا ۹ درجه سانتیگراد
- سر درد
- گرفتگی بینی و آبریزش
- التهاب و قرمزی چشم
- بزرگ شدن غدد لنفاوی در پشت گردن و پشت گوشها
- راشهای صورتی که روی صورت ظاهر میشود و به سرعت به بدن و بازوها و پاها منتشر میشود
- درد مفاصل بخصوص در زنان جوان
مشکلات ناشی از ویروس سرخجه شامل:
سرخجه یا روبلا یک بیماری ملایم است. پس از ابتلا به این بیماری ، فرد به طور دائم مصون خواهد شد. برخی از زنانی که به سرخچه مبتلا شده اند ورم مفاصل را در انگشتان دست ، مچ و زانو تجربه می کنند، که عموماً حدود یک ماه ادامه دارد. در موارد نادر ، سرخچه می تواند باعث عفونت گوش یا التهاب مغز شود.
اما ابتلا به این بیماری در ۳ ماهه اول بارداری، برای جنین عواقب بسیار شدید و حتی در بعضی موارد کشنده دارد. ۸۰٪ نوزادانی که از مادران مبتلا به سرخجه متولد شده اند طی ۳ ماه اول بارداری، دچار سندرم مادرزادی سرخجه می شوند. این سندرم می تواند یک یا چند مشکل ایجاد کند ، از جمله:
- تأخیر در رشد
- آب مروارید
- ناشنوایی
- نقص مادرزادی قلب
- نقص در اندام های دیگر
- معلولیت های فکری
بیشترین خطر برای جنین در سه ماهه اول وجود دارد ، اما قرار گرفتن در معرض ویروس در اواخر بارداری نیز خطرناک است.
تشخیص ویروس سرخجه:
نمونه مورد استفاده:
سرم فرد بیمار میتواند بعنوان نمونه استفاده شود. ویروس در نمونه شستشوی گلو نیز قابل تعیین است. در بیماری سرخجه مادرزادی، ویروس در مایع مغزی نخاعی CSF، ادرار و مایع آمنیوتیک یافت میشود.
هدف از انجام تست تشخیص روبلا:
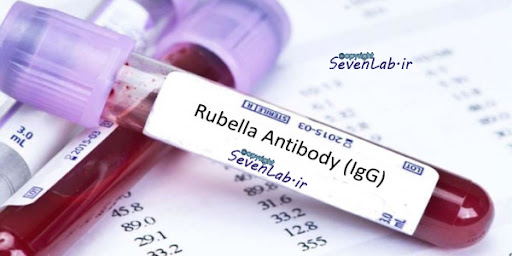
هدف از انجام تست روبلا، تعیین عفونت ویروسی است. این تست میتواند وضعیت ایمنی فرد را نسبت به ویروس نشان دهد. انجام این تست برای زنان باردار توصیه میشود. از موارد دیگری که انجام تست توصیه میشود در زمانی است که کاهش وزن نوزاد مشاهده میشود. کشت ویروس یا انجام تست سرولوژی خون ممکن است جهت تشخیص روبلا انجام شود که انواع آنتی بادی روبلا را میتوان تعیین کرد. این آنتی بادیها میتواند مشخص کند که آیا فرد اخیرا دچار عفونت شده است یا واکسن روبلا تزریق کرده است. بطور کلی آنتی بادی IgM و IgG ضد روبلا در بدن فرد مبتلا یا فرد دریافت کننده واکسن تولید میشود. اگر هیچ کدام از این آنتی بادیها دیده نشود در این صورت فرد به روبلا مبتلا نیست و واکسن روبلا را هم نزده است.
آنتی بادی IgM چند هفته بعد از اولین راشهای روبلا ظاهر شده و بعد از ۶ هفته ناپدید میشوند. برای تعیین بیماری فعال و حاد روبلا تعیین آنتی بادی IgM توصیه میشود. IgM نمیتواند از جفت عبور کند بنابراین وجود این آنتی بادی در دوره جنینی مشخص کننده بیماری مادرزادی سرخجه است. در نوزادان برای تایید عفونت سرخجه آنتی بادی IgM برای ۶ ماه مثبت باقی میماند.
آنتی بادی IgG در مقادیر کم باقی میماند و برای سالها قابل تعیین است. برای تعیین وضعیت ایمنی انجام این تست توصیه میشود. این آنتی بادی میتواند از جفت عبور کند و وارد گردش خون جنین شود. تیتر ۱:۸ یا بیشتر این آنتی بادی نشانه وجود عفونت قبلی و حفاظت فرد در آینده در مقابل ویروس سرخجه است. تیترهای ۱:۸ , ۱:۱۶ و ۱:۵۱۲ یا بیشتر در عفونت حاد و گذشته مشخص میشود. در هر صورت برای تائید عفونت حاد انجام تست برای IgM لازم است.
الگوی IgM و IgG در مراحل مختلف بیماری سرخجه:
در عفونت اکتسابی:
در صورت وجود عفونت اولیه وجود آنتی بادی های IgG و IgM باید در کنار علائم و نشانه های بیماری در نظر گرفته شود.
- IgM چند روز پس از اولین نشانه ها قابل تعیین است و تا ۷ الی ۱۰ روز به حداکثر میزان خود میرسد.
- این آنتی بادیها وجود دارند ولی چند هفته پس از بیماری غلظت آنها کاهش می یابد و دیگر قابل تعیین نیستند.
- IgG میتواند مدتهای طولانی باقی بماند و حضور آن نشانه ایمنی است.
در عفونت مادرزادی:
- از آنجایی که IgG میتواند از جفت عبور کند بنابراین در تشخیص بیماری مادرزادی از اکتسابی در خون نوزاد نمیتواند استفاده شود. برای افتراق عفونت اولیه از عفونت قبلی با کمک تست اویدیتی IgG (Rubella IgG avidity test) که قدرت اتصال این آنتی بادی به آنتی ژن سرخجه را نشان میدهد میتوانند مشخص کنند که عفونت در چه زمانی رخ داده است. بطور مثال یک IgM مثبت باید در کنار اویدیتی IgG بررسی شود چرا که اویدیتی پایین در ابتدای عفونت وجود دارد و خطر ناهنجاری جنینی بالا است در حالیکه با گذشت زمان از عفونت میزان اویدیتی IgG افزایش می یابد. بنابراین در اویدیتی بالای IgG و همچنین IgM مثبت، ممکن است نشانه مثبت کاذب IgM باشد یا اینکه بیمار عود مجدد عفونت دارد که در هر صورت خطر ناهنجاری جنینی کمتر است چون از ۳ ماهه اول بارداری گذشته است. به هر صورت برای تفسیر صحیح میزان اویدیتی بالای IgG باید از زمان برخورد با ویروس اطمینان حاصل کرد.
- تست IgM ارزش تشخیصی دارد چون نمیتواند از جفت عبور کند بنابراین تعیین آن در خون نوزاد به منزله وجود عفونت مادرزادی در جنین است. آزمایش rubella IgM persistent برای چنین ئواردی کاربرد دارد. IgM از ۴ روز بعد از برخورد با ویروس تولید میشود و گاهی تا ۲۸ روز بعد هم قابل تعیین هست هرچند مقدار آن کاهش می یابد. اما گاهی تا ماهها باقی میماند.
روشهای تشخیص روبلا:
روشهای تشخیص شامل:
- آگلوتیناسیون لاتکس: یک روش سریع و آسان است.
- نتیجه نرمال: آنتی بادی IgM و IgG منفی هستند.
- IgG مثبت نشانه برخورد قبلی با ویروس و یا ایمنیزایی اخیر است
- IgM مثبت نشانه عفونت حاضر و یا اخیر است
۲٫مهار هماگلوتیناسیون (HAI):
- نتیجه کمتر از ۱:۸ نشانه عدم وجود ایمنی نسبت به عفونت سرخجه است
- نتیجه بالاتر از ۱:۲۰ نشانه ایمنی نسبت به عفونت روبلا است
- از اشکالات این روش این است که هر دو آنتی بادی IgM و IgG را تعیین میکند
- هماگلوتیناسیون غیر فعال (PHA)
- آنزیم ایمنواسی (الایزا) برای IgM و IgG :
- IgM مساوی یا بیشتر از ۱ IU/Ml نشانه عفونت فعال است
- IgG مساوی یا کمتر از ۷ IU/Ml نشانه عدم وجود ایمنی نسبت به این بیماری است
- IgG مساوی یا بیشتر از ۱۰ IU/ML نشانه ایمنی نسبت به عفونت است.
- رادیوایمنواسی (RIA )
- فلورسنت ایمنواسی (FIA)
- روش ECLIA (Electro Chemi-Luminescence immunoassay) یا الکتروکمیلومینسانس است که در آزمایشگاه سینا از این روش برای ارزیابی سرخجه یا روبلا استفاده میشود.
پیشگیری و ایمنی از بیماری ویروس سرخجه:
واکسن روبلا معمولا بصورت ترکیبی از ۳ ویروس سرخک، اوریون و سرخجه است که به MMR معروف است. این واکسن باید بین ۱۲ ماهگی تا ۱۵ ماهگی استفاده شود و بعد بعنوان یادآور دوباره در سن ۴ تا ۶ سالگی قبل از ورود به مدرسه تزریق شود. استفاده از این واکسن بخصوص برای دختران ضروری است تا از ابتلا به این ویروس در دوران بارداری جلوگیری کند. نوزادانی که از زنان بارداری متولد میشوند که واکسن سرخجه دریافت کرده اند یا قبلا به این بیماری دچار شده اند، معمولا قادرند برای مدت ۶ الی ۸ ماه بعد از تولد، نوزاد را از ابتلا به بیماری حفظ کنند. در هر صورت اگر نوزادی تا قبل از ۱۲ ماهگی مثلا به دلیل مسافرت به کشور خارجی نیاز باشد که از بیماری حفاظت شود باید در اوائل ۶ ماهگی واکسن دریافت کند اما باز هم در زمان توصیه شده برای واکسیناسیون باید واکسینه شوند.
عوارض و اثرات جانبی واکسن سرخجه:
در اکثر موارد هیچ گونه عارضه جانبی برای این واکسن مشاهده نشده است. حدود ۱۵% مردم ممکن است با تب بعد از ۷ تا ۱۲ از تزریق واکسن مواجه شوند و حدود ۵% هم ممکن است راشهای ملایمی در بدن آنها تظاهر کند. در برخی زنان بالغ و نوجوانان درد موقت مفاصل بعد از دریافت واکسن دیده شده است. در کمتر از ۱ در ۱ میلیون ممکن است واکنشهای الرژیک در افراد دیده شود. با اینکه هنوز هیچ ارتباط واضحی بین واکسن MMR و بیماری اوتیسم ثابت نشده است اما نسبت به این مسئله هنوز توجه بسیاری انجام میگیرد. هرچند که از نظر علمی هیچ مزیتی وجود ندارد که واکسنها را از هم جدا کنند (منظور واکسن سرخجه از اوریون و سرخک است). بیماری اوتیسم معمولا بین سنین ۱۸ تا ۳۰ ماهگی تشخیص داده میشود و دقیقا زمانی است که کودکان این واکسن را دریافت میکنند. اما نباید این همزمانی باعث شود که وجود بیماری اوتیسم را به عنوان رابطه علت و معلول به واکسن MMR ربط بدهیم.
در چه شرایطی واکسن نیاز نیست؟
- در صورتیکه فرد واکسن MMR را بعد از ماه ۱۲ در دو نوبت دریافت کرده باشد.
- در صورتیکه تست خون نشاندهنده وجود ایمنی علیه سرخک، اوریون و سرخجه باشد
- در افرادی که قبل از سال ۱۹۵۷ متولد شده باشند. زنانی هم که قبل از سال ۱۹۵۷ متولد شده اند اگر قبلا واکسن را دریافت کرده اند و یا تست ایمنی آنها علیه سرخجه مثبت است نیاز به واکسن مجدد ندارند.
- در زنان باردار یا زنانیکه قصد بارداری طی ۴ هفته آینده را دارند نباید استفاده شود.
- افرادی که واکنشهای آلرژیک خطرناک به ژلاتین و آنتی بیوتیک نئومایسین دارند و یا قبلا دوز واکسن MMR را دریافت کرده اند
- در صورت داشتن سرطان یا اختلالات خونی و دیگر بیماریها و یا استفاده از داروهایی که روی سیستم ایمنی اثر دارند باید با مشورت پزشک از این واکسن استفاده کرد.
در چه شرایطی واکسن نیاز هست؟
در افرادیکه جزو موارد بالا نیستند. برای زنان غیر باردار و در سن حاملگی ضروری است. برای کارمندان بیمارستان، مراکز پزشکی، مراکز مراقبت از کودکان و کارمندان مدارس این واکسن لازم است. برای افرادیکه قصد مسافرت با کشتی دارند نیز ضروری است.
جهت حفاظت دیگران از ابتلا به سرخجه، در صورتیکه فرد به این ویروس مبتلا است بهتر است همکاران و دوستان و خانواده در جریان قرار بگیرند. در صورتیکه کودک دچار سرخجه شده بهتر است مدیر مدرسه اطلاع داشته باشند.
درمان ویروس سرخجه:
هیچ درمانی نمیتواند طول دوره بیماری سرخجه را کوتاه تر کند. معمولا هم نیازی به درمان علائم بیماری نیست چون ملایم هستند. ولی به توصیه پزشکان بهتر است در طول بیماری، فرد بیمار را از سایر افراد بخصوص از زنان باردار جدا کرد. در صورتیکه فردی باردار بود و با این ویروس تماس پیدا کرد حتما با پزشک مشورت کند تا خطر ابتلای جنین را به حداقل برساند. در صورتیکه فرد مایل به ادامه بارداری باشد ممکن است به تجویز پزشک آنتی بادی به نام هایپرایمنوگلوبولین دریافت کند تا بتواند در مقابل ویروس مقاومت کند. این کار باعث میشود که علائم بیماری کاهش یابد ولی احتمال ابتلا نوزاد را کاملا از بین نمیبرد و ممکن است نوزاد دچار سندروم سرخجه مادرزادی بشود.
تهیه کننده: پدرام پریچهره واحد مدیریت کیفیت آزمایشگاه سینا
منابع:
References
- Donald G. McNeil Jr. (April 29, 2015). “Rubella Has Been Eliminated from the Americas, Health Officials Say”. The New York Times. Archived from the original on May 1, 2015. Retrieved April 30, 2015.
- https://basicmedicalkey.com/rubella-virus/
- https://www.labpedia.net/rubella-antibody-tests-haemagglutination-inhibition-agglutination-eliza-and-immunoassay/
- https://www.mayoclinic.org/diseases-conditions/rubella/diagnosis-treatment/drc-20377315
- file:///C:/Users/VLab/Downloads/Rubella+IgG+Avidity+Result+Interpretation+-+eng.pdf
- Dilemmas and Pitfalls in Rubella Laboratory Diagnostics in Low Prevalence or Elimination Settings, Carmen L. Charlton, Current Treatment Options in Infectious Diseasesvolume ۸, pages329–۳۴۲(۲۰۱۶)

پاسخ دهید
میخواهید به بحث بپیوندید؟مشارکت رایگان.